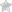Содержание

При его развитии происходит образование специфичных полиморфно-клеточных гранулем в разных внутренних органах (лимфатических узлах, селезенке и пр.). Патология названа именем ученого, который впервые зафиксировал и подробно описал ее симптомы. Лимфогранулематоз еще называется болезнью Ходжкина. Альтернативное обозначение – ходжкинская лимфома.
Заболеванию более всего подвержены молодые люди – от 20 лет. Несколько реже патология выявляется у пациентов старше 60-летнего возраста. Болезнь в 1,5 – 2 раза чаще поражает представителей мужского пола. Лимфогранулематоз занимает 2 место по распространенности после лейкемии.
Лимфогранулематоз: причины
Еще недавно ученые утверждали, что лимфогранулематоз имеет инфекционную этиологию. Некоторые исследователи выражали предположение, что возбудителем данного заболевания является палочка Коха – бактерия, вызывающая туберкулез. Также причиной развития болезни называли стрептококковую, дифтерийную инфекцию, либо же аномальную активность бледной спирохеты и кишечной палочки. Были теории вирусного происхождения лимфогранулематоза, но они тоже были опровергнуты.
На сегодняшний день удалось установить, что лейкозы и гематосаркомы возникают на фоне нарушении функционирования системы кроветворения. А конкретной причиной лимфогранулематоза называют наличие злокачественных клеток Березовского-Штернберга.
Также до конца не установлены факторы, предрасполагающие к данному заболеванию (например, работа на вредных предприятиях, пагубные привычки, неправильный образ жизни и пр.). По данным некоторых исследований, риск развития лимфогранулематоза повышается у пациентов, перенесших инфекционный мононуклеоз или дерматологические патологии. Также в группу риска можно отнести людей, работающих на швейных или деревообрабатывающих предприятиях, в аграрной сфере. Врачи и химики тоже подвержены этому заболеванию.
Были зафиксированы случаи развития лимфогранулематоза у нескольких членов одной семьи. На основании этого можно сделать вывод о слабовирулентной инфекции вирусного происхождения, а также о генетической предрасположенности человека к этому заболеванию. Однако до конца подтвердить этот факт пока не удалось, поэтому он остается лишь одной из теорий развития опасной болезни.
Мнение врача:
Лимфогранулематоз, или болезнь Ходжкина, является серьезным заболеванием лимфатической системы. У взрослых симптомы могут включать увеличение лимфатических узлов, потерю веса, повышенную утомляемость и зуд кожи. Для диагностики обычно проводят биопсию узла и компьютерную томографию. Лечение может включать химиотерапию, лучевую терапию и трансплантацию костного мозга. Врачи рекомендуют обращаться за медицинской помощью при первых признаках заболевания, так как раннее обнаружение и лечение повышают шансы на выздоровление.

Классификация
Лимфогранулематоз может протекать в локальной и генерализированной форме. В первом случае поражается только одна определенная группа лимфатических узлов. При генерализированной форме болезни происходят пролиферативные процессы в тканях селезенки, печени, желудка, легких, и даже в толщах кожных покровов.
По локализационному признаку лимфогранулематоз бывает:
- периферическим;
- медиастинальным;
- легочным;
- абдоминальным;
- желудочно-кишечным;
- нервным.
По продолжительности развития лимфогранулематоз бывает:
- острым, который длится в течение нескольких месяцев до наступления терминальной фазы;
- хроническим, затяжным, при котором патологический процесс в организме человека имеет вялотекущий, но персистирующий характер, и может протекать в течении многих лет.
По морфологической структуре и количественному соотношению патологических клеток лимфогранулематоз разделяют на:
- лимфогистиоцитарный (лимфоидное доминирование);
- нодулярно-склеротический – нодулярный склероз;
- смешанно-клеточный;
- лимфоидное истощение.
Болезнь Ходжкина проходит 4 стадии развития:
- На первой, локальной, стадии поражается только одна конкретная группа лимфатических узлов, либо 1 экстралимфатический орган (IE).
- Вторая стадия – регионарная, при которой болезнь поражает 2 или больше группы лимфоузлов, локализующихся с одной стороны диафрагмы (II). Также в патологический процесс может быть вовлечен 1 экстралимфатический орган и регионарные лимфатические узлы (IIE).
- При третьей, генерализованной, стадии поражаются лимфоузлы с обеих сторон диафрагмы. Параллельно болезнь может поразить 1 экстралимфатический орган, а также селезенку. В отдельных случаях оба органа могут быть вовлечены в патологический процесс.
- Последняя, четвертая, стадия называется диссеминированной. В это время поражаются 1 или несколько экстралимфатических органов. Патологический процесс может протекать в плевре, легком, костном мозгу, печени, почках, органах ЖКТ и пр. Вместе с этим лимфатические узлы могут быть, как поражены, так и оставаться в здоровом состоянии.
При постановке диагноза учитываются тревожащие пациента на протяжении полугода симптомы. В этом случае, наряду со стадией заболевания, проставляются буквы А или В.
Симптомы лимфогранулематоза
Симптомы болезни Ходжкина могут проявляться по-разному. Но чаще всего пациенты выражают жалобы на наличие:
- лихорадки;
- увеличения лимфоузлов в определенной части тела;
- кожного зуда.
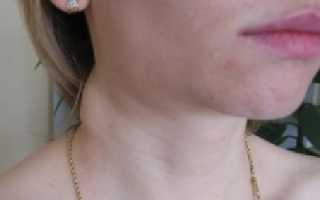
Болезнь начинается, как правило, постепенно, поэтому ее клинические проявления могут быть размытыми, либо же и вовсе отсутствовать. Прежде всего, отмечается безболезненное увеличение лимфоузлов, при этом они не спаяны с соседними тканями или органами. Если параллельно увеличиваются ЛУ в области средостения, это может привести к развитию кашля, одышки, а также к возникновению проблем с глотанием.
Довольно часто патология начинается с лихорадки и гипергидроза. Пациент жалуется на внезапные перепады температур, при этом она может резко повышаться до 39 градусов, а затем – самостоятельно нормализоваться. Параллельно с этим больного мучают приступы потливости, которые возникают, в основном, по ночам.
Все эти симптомы вызваны интоксикацией организма. Она же провоцируется продуктами распада патологических клеток опухоли. В 10-50% случаев пациенты ощущают беспричинные приступы зуда по телу.
Типичное развитие болезни Ходжкина характеризуется первичным поражением средостения с пропитывающим ростом лимфатических узлов. При этом поражается плевра, легкие, а также происходит скопление жидкости в плевральной полости. Именно это и приводит к одышке, кашлю, боли в грудной клетке.

Опыт других людей
Лимфогранулематоз, или лимфома, вызывает беспокойство у многих взрослых из-за своей серьезности. Симптомы могут включать увеличение лимфоузлов, потерю веса, лихорадку и частые инфекции. Диагностика включает биопсию лимфоузла и другие тесты. Лечение может варьироваться от химиотерапии до лучевой терапии и иммунотерапии. Важно обратиться к врачу при подозрении на лимфогранулематоз для получения профессиональной помощи.
Диагностика
Для начала проводится тщательный сбор анамнеза с полным изучением тревожащих больного симптомов. После этого оценивается функционирование селезенки, печени. Затем пациент отправляется на рентгенографию грудной клетки, КТ и МРТ.
В анализе крови больных с лимфогранулематозом может прослеживаться наличие:
- тромбоцитопении;
- железодефицитной анемии;
- увеличения СОЭ наряду с панцитопений – на поздних этапах болезни;
- моноцитоза, нейтрофильного лейкоцитоза, эозинофилии – тоже преимущественно на поздних стадиях патологии.
Иногда в лейкоцентрате могут быть выявлены клетки Березовского-Штернберга.
Вместе с развернутым анализом крови проводится иммунограмма. В ней отмечается замедление иммунных реакций, а также угнетение процесса синтеза В-лимфоцитов. Такое отклонение отмечается на поздних стадиях лимфогранулематоза.
Результаты анализов мочи остаются нормальными. Если же имеет место поражение почек, в урине могут быть примеси белка и эритроцитов.
Для биохимического анализа крови при болезни Ходжкина характерными являются следующие нарушения:
- Повышение уровня билирубина и ферментов. Это отклонение наблюдается при поражении печени.
- Возможно увеличение показателей серомукоидов, гаптоглобина, глобулинов.
При РГ может быть зафиксировано увеличение внутригрудных и шейных ЛУ. Данный метод исследования весьма эффективен при ранней диагностике болезни Ходжкина. Именно эти диагностические процедуры считаются самыми информативными при этом заболевании. С помощью КТ можно обнаружить лимфомы в любом органе или отделе тела человека.
При помощи МРТ можно более точно выявить локализацию и определить размеры новообразования. К тому же это исследование более безопасно по сравнению с КТ, поэтому его можно проводить регулярно, чтобы контролировать эффективность проводимой терапии.
Точку в диагностике можно поставить с помощью биопсии тканей увеличенного лимфоузла. Гистологическое исследование биоптата может сочетаться с биопсией костного мозга. На ранней стадии заболевания его структура будет неизменной. При генерализованной форме лимфогранулематоза выявляется задержка развития эритроцитарных клеток, выявляются лимфогранулематозные очаги, обнаруживаются клетки Березовского-Штернберга, а также фиксируется склонность к склерозированию. Во время проведения биопсии лимфатических узлов выявляются специфические клетки, а также полиморфно-клеточные гранулемы.

Лечение лимфогранулематоза
На сегодняшний день терапия при болезни Ходжкина проводится 3 способами:
- лучевое лечение;
- химиотерапия;
- комбинация двух предыдущих методов.
В тяжелых случаях проводится химиотерапия с применением высоких доз препаратов. После окончания курса лечения пациенту проводится пересадка костного мозга.
На 1-2 стадиях заболевания, при отсутствии ярко выраженной симптоматики, выполняется лучевая терапия с использованием облучения в дозе 3600—4400 cGy (1000-cGy еженедельно). С помощью такого подхода в 85% случаев удается достичь стойкой ремиссии лимфогранулематоза.
Лучевая терапия проводится с помощью специальных медицинских аппаратов. Облучаются только пораженные группы ЛУ. При этом негативное воздействие такого лечения на здоровые клетки нейтрализуется с помощью специальных защитных фильтров из свинца.
Для проведения химиотерапии разработано большое количество схем. Самой часто применяемой является схема ВЕАСОРР, подразумевающая применение:
- Блеомицина;
- Этопозида;
- Доксорубицина (Адриамицин);
- Циклофосфамида;
- Винкристина (Онковин);
- Прокарбазина;
- Преднизолона.
Вариацией данного химиотерапевтического комплекса является BEACOPP-esc. Такая схема лечения подразумевает увеличение доз определенных компонентов в сравнении с ВЕАСОРР. Еще один подход – ВЕСОРР-14. Принцип терапии практически полностью идентичен ВЕАСОРР, однако в этом случае интервал между курсами составляет всего 2 недели.
При болезни Ходжкина могут быть применены и более устаревшие схемы химиотерапии в виде протокола Stanford IV, Stanford V, схем COPP, ABVD с применением Доксорубицина, Блеомицина, Винбластина, Дакарбазина. Один цикл рассчитан на 28 дней, терапия продолжается, в среднем, полгода.
У схемы МОРР, в сравнении с СОРР, есть один минус – повышается риск развития лейкоза у пациента, прошедшего курс терапии. Начало патологии отмечается приблизительно через 5-10 лет после лечения.
Самым эффективным в борьбе с лимфогранулематозом считается комбинирование лучевой и химиотерапии. С помощью данного терапевтического подхода удается добиться ремиссий, продолжающихся от 10 до 20 лет. Такой прогресс отмечается в 90% случаев.
Зачастую лечение больных начинается в стационаре, но если пациент хорошо переносит проводимую терапию, допускается ее продолжение в амбулаторных условиях.
В 2016 году в России был зарегистрирован новый препарат Адцетрис. Он предназначен для лечения CD30-позитивных лимфом:
- У пациентов, которые при лечении болезни Ходжкина прошли 2 линии химиотерапии. Также лекарство может применяться больным лимфогранулематозом, перенесшим аутологичную трансплантацию. В ряде случаев препарат прописывают людям, проходившим терапию без трансплантации, и не являющимся кандидатами по медицинским показаниям.
- У больных с системной анапластической крупноклеточной лимфомой, прошедших, как минимум, 1 линию химиотерапии.
Адцетрис – конъюгат антитела и цитотоксического агента. Он отличается селективным воздействием на клетки опухоли.
Для лечения рецидивирующего лимфогранулематоза, начиная с 2017 года, используется новый иммунологический препарат Кейтруда.
Прогноз
Лимфогранулематоз – это опухолевое заболевание, которое можно полностью излечить. Однако, лишь при условии своевременного обращения к врачу и прохождения полного курса терапии. Полное выздоровление отмечается в 80% случаев.
Прогнозы при лимфогранулематозе зависят от:
- Стадии патологического процесса. При выявлении болезни на 1 – 2 этапах развития и назначения комплексного – лучевого и химиотерапевтического – лечения выздоровление происходит у 90% пациентов. При обнаружении болезни Ходжкина на 3 – 4 стадиях прогнозы становятся менее благоприятными. Перевести заболевание в фазу ремиссии удается всего у 80% больных.
- Гистологической структуры опухоли. Лимфогистиоцитарная опухоль и нодулярный склероз приводит к изменению структуры ЛУ, однако возможно их частичное восстановление. Смешанно-клеточная лимфома и лимфоидное истощение приводят к необратимым процессам в лимфоузлах. Параллельно снижается количество лимфоцитов в организме, а это уже очень неблагоприятное отклонение.
- Поражения органов-мишеней. Метастазирование в другие внутренние органы приводит к нарушению их работы. Довольно часто это приводит к необратимым последствиям и тяжелым осложнениям.
- Наличия и частоты рецидивов. У 10 – 30% пациентов возникают повторные вспышки заболевания даже после проведения радикальной химиотерапии. Такие рецидивы считаются неблагоприятными с прогностической точки зрения.
- Эффективности терапии. В редких случаях болезнь Ходжкина протекает в формах, устойчивых к любым разновидностям лечения.
При лимфогранулематозе пациент должен находиться на учете у онколога и гематолога.
Профилактика
Огромное значение в профилактике лимфогранулематоза имеет ежегодное прохождение профилактических медицинских обследований. Иногда первичные очаги заболевания удается выявить при помощи флюорографии, поэтому данной процедурой нельзя пренебрегать.
Болезнь Ходжкина часто встречается у детей, поэтому немаловажную роль в ее профилактике играет закаливание, избегание длительного нахождения ребенка под УФ облучением, предотвращение воздействия на детский организм радиации и вредных химических веществ.
Что касается пожилых пациентов, то им, для предупреждения развития лимфогранулематоза, необходимо отказаться от электролечения, а также ограничить проведение определенных физиотерапевтических процедур.
Частые вопросы
Как проявляется лимфогранулематоз?
Симптомы лимфогранулематоза Увеличенные узлы имеют плотную консистенцию, не спаиваются с окружающими тканями и между собой, легко смещаются под кожей. При нажатии не возникает болезненность. Как правило, при ощупывании ощущается цепочка из нескольких округлых образований.
Что показывает общий анализ крови при лимфогранулематозе?
В общем анализе крови можно выявить снижение количества эритроцитов (анемию), повышение СОЭ (скорости оседания эритроцитов) у больных с распространенным процессом, а в биохимическом анализе крови – признаки поражения печени.
Как диагностировать лимфогранулематоз?
компьютерную томографию (КТ), биопсию, гистологическую диагностику образцов новообразования, рентгенографию (в том числе костной ткани), УЗИ предполагаемых участков поражения.
Как лечат лимфогранулематоз?
Лечение Для лечения болезни Ходжкина и НХЛ в LISOD применяют химиотерапию с ииспользованием необходимых химиотерапевтических и таргетных препаратов. В отдельных случаях после химиотерапии назначают лучевую терапию – на линейном ускорителе проводят облучение узлов, пораженных опухолью.
Полезные советы
СОВЕТ №1
При появлении необычной усталости, потери веса, повышенной потливости и увеличенных лимфоузлов обратитесь к врачу для профессиональной консультации и диагностики.
СОВЕТ №2
Поддерживайте свой иммунитет здоровым: правильно питайтесь, ведите активный образ жизни, избегайте стрессов и контакта с инфекциями.
СОВЕТ №3
При лечении лимфогранулематоза следуйте рекомендациям врача, не пропускайте приемы лекарств и регулярно проходите обследования для контроля состояния заболевания.