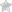Содержание

Это одно из самых частых заболеваний соединительной ткани, которое встречается преимущественно у женщин в возрасте от 20 до 60 лет. Крайне редко болезнь фиксируется у маленьких детей.
Синдром Шегрена неизлечим, поэтому пациент должен обеспечить регулярный уход за проблемными зонами. При этом стоит отметить, что патология не сопровождается значительными нарушениями в работе организма, способными привести к резкому снижению качества жизни.
Классификация
Патология имеет свою классификацию по причинам возникновения. Согласной такой градации выделяют 2 формы данного состояния:
- Синдром Шегрена, который проявляется в совокупности с другими патологиями аутоиммунной этиологии.
- Болезнь Шегрена, возникающая в качестве основного заболевания.
По принципу возникновения и дальнейшему течению такой процесс бывает:
- Хроническим. Отличается вялотекущим прогрессированием, обусловлен воздействием на железы. Протекает без выраженной симптоматики, но проявляется длительным недомоганием общего характера.
- Подострым. Такая форма заболевания отличается резким проявлением и поражением разных внутренних органов.
Мнение врача:
Синдром Шегрена – это хроническое аутоиммунное заболевание, которое приводит к поражению слизистых оболочек и желез слюнных и слезных желез. Врачи обычно рекомендуют комплексное лечение, направленное на уменьшение воспаления и снижение симптомов. Это может включать прием противовоспалительных препаратов, лекарств для увлажнения слизистых оболочек, а также физиотерапию. Важно обратиться к врачу для точного диагноза и назначения индивидуальной схемы лечения.

Причины развития и факторы риска
Точные причины развития данного нарушения пока не изучены, поэтому все утверждения касательно этого вопроса базируются на основании многолетних наблюдений врачей. Отмечается, что появление синдрома Шегрена связано, как правило, с негативным воздействием на организм многочисленных факторов.
При активации иммунитета болезнь незамедлительно переходит в активную фазу развития. Этот процесс обусловлен расстройствами регуляции В-лимфоцитов в крови и реакциями гиперчувствительности. Все это может сопровождаться некрозом, дегенеративными процессами или атрофией ацинарных желез, либо снижением активности слезных и слюнных желез по причине поражения экзокринных желез.
В результате этого происходит патологическое поражение нервных волокон, провоцирующее пересыхание слизистых оболочек.
Что касается конкретных причин, то синдром Шегрена может стать следствием:
- сильного перегрева или переохлаждения организма;
- длительного приема повышенных доз медикаментозных препаратов;
- психоэмоциональных расстройств;
- депрессий;
- умственного перенапряжения, которое является сильнейшим стрессом для организма;
- прогрессирования других болезней аутоиммунной этиологии;
- реакций гиперчувствительности на различные вещества;
- наследственного фактора.
Аутоиммунные процессы развиваются по причине отсутствие компенсирования основных потребностей человеческого организма. Генетическая предрасположенность к данной болезни тоже объяснима, поскольку существует способность генов к кодированию определенных реакций на конкретные воздействия, раздражители, факторы.
Синдром Шегрена диагностируется у 5 – 10% пациентов мужского пола. Все остальные случаи приходятся на женщин, реже – на детей. Прежде всего, это связано с особенностями гормонального фона.
Также данная патология может развиться у лиц с:
- гепатитом;
- вирусными патолгиями разной этиологии;
- ротавирусными инфекциями;
- герпетическими болезнями.
Но науке пока не удалось доказать такую взаимосвязь, поэтому эти утверждения пока воспринимаются только в качестве теорий.
Болезнь Шегрена считается тяжелой патологией, требующей своевременного выявления и адекватного лечения. Помимо желез внутренней и наружной секреции, при данной патологии могут возникнуть проблемы с:
- почками;
- печенью;
- щитовидной железой;
- легкими;
- кожными покровами.
Симптомы болезни Шегрена
При снижении секреции слез отмечается сухость слизистых оболочек глаз. Пациент жалуется на чувство дискомфорта, жжения, «песка» в глазах. Среди субъективных симптомов синдрома Шегрена отмечается появление:
- зуда;
- гиперемии век;
- скопления вязкой жидкости в уголках глаз;
- сужения глазных щелей;
- ухудшения зрения.
На этом фоне развивается кератоконъюнктивит – болезнь, сопровождающаяся воспалительным поражением роговицы и конъюнктивы.
При болезни Шегрена отмечается увеличение слюнных желез. У трети больных по причине увеличения парных околоушных желез заметно меняется овал лица.
Помимо всего прочего, к симптомам этой патологии относят появление:
- стоматитов;
- сухости слизистых ротовой полости и губ;
- заедов;
- обширного кариеса.
На начальной стадии сухость слизистых отмечается только при сильном волнении или интенсивной физической нагрузке. Но далее она приобретает постоянный характер, поэтому больному приходится часто увлажнять ротовую полость или запивать пищу.
Во время визуального осмотра врач отмечает ярко-розовый окрас слизистых, сухость языка, скудное выделение вязкой и пенистой слюны. Они легко повреждаются даже при незначительном воздействии, что становится благоприятной средой для размножения патогенных микроорганизмов и развития стоматита.
При переходе болезни Шегрена на позднюю стадию развития симптомы выражаются:
- выраженной сухостью ротовой слизистой, что приводит к нарушениям функционирования гортани и проблемам с речью;
- ороговением отдельных участков слизистых оболочек ротовой полости;
- резкой сухостью губи их растрескиванием;
- образованием складок на языке;
- отсутствием свободной слюны в ротовой полости.
Параллельно с этим угнетаются функции других экзокринных желез, что проявляется:
- сухостью кожных покровов и слизистой носоглотки;
- частыми рецидивами трахеита;
- развитием бронхитов, ГЭРБ, атрофической формы гастрита и пр.;
- сухостью слизистых половых органов у женщин.
Для болезни характерно проявление:
- суставных синдромов по типу полиартралгии или полиартрита;
- расстройств чувствительности стоп нижних конечностей и кистей рук;
- гепатомегалии;
- воспалительных поражений лицевого и тройничного нервов;
- геморрагических высыпаний на конечностях и теле;
- лихорадки;
- миозитов;
- спленомегалии.

Опыт других людей
Синдром Шегрена – это хроническое аутоиммунное заболевание, которое поражает слизистые оболочки и железы, вызывая сухость в глазах и рта. Люди, столкнувшиеся с этим синдромом, отмечают постоянное ощущение жжения и песка в глазах, а также затруднения при глотании и речи. Лечение направлено на смягчение симптомов и поддержание функций пораженных органов. Медикаментозная терапия, физиотерапия и регулярное наблюдение у врача помогают улучшить качество жизни пациентов с синдромом Шегрена.
Диагностика синдрома Шегрена
Диагностика данного заболевания основывается на:
- изучении истории болезни и сборе анамнеза;
- осмотре слизистых оболочек;
- общеклиническом и биохимическом исследовании крови;
- заборе образца тканей слюнных желез для биопсии;
- тесте Ширмера;
- сиалографии и сиалометрии;
- осмотре офтальмолога;
- УЗИ слюнных желез;
- иммунограмме.
Особенности проявления болезни при разных диагностических мероприятиях:
- В ОАК при данном заболевании отмечаются нарушения в виде тромбоцитопении, лейкопении, гиперкоагуляции, анемии, присутствия ревматоидного фактора.
- В биохимии крови фиксируются признаки гипергаммаглобулинемии, гиперпротеинемии, гиперфибриногенемии.
- В данных иммунограммы выявляются антитела к ЦИК, клеточным ядрам, а также определяются иммуноглобулины G и M.
- Тест Ширмера базируется на применении специальной бумаги, которая помещается за нижнее веко на 5 минут. После этого измеряется длина мокрой зоны. При синдроме Шегрена она не достигает 5 мм.
- Маркирование роговицы и конъюнктивы. С этой целью применяются специальные красители, при помощи которых обнаруживаются эрозивные дистрофические очаги на поверхности глаза.
- Сиалография. Такая диагностика базируется на введении в слюнные железы специального вещества. После этого рентген-аппарат делает несколько снимков, где врач может выявить зоны расширения или деструкции протоков.
- Сиалометрия основывается на стимуляции слюноотделения с помощью витамина С. Тест помогает выявить количество выделяемой жидкости за единицу времени.
- УЗИ и МРТ слюнных желез дают возможность выявить гипоэхогенные участки в паренхиме слюнной железы.
При своевременном выявлении и лечении болезни прогнозы относительно благоприятные. В случае отсутствия своевременного реагирования на симптомы происходит развитие осложнений и наступление летального исхода.

Как лечить синдром Шегрена
Комплексное лечение синдрома Шегрена направлено на:
- достижение стойкой ремиссии заболевания;
- повышение качества жизни пациента;
- предупреждение развития жизнеугрожающих осложнений.
Немедикаментозная терапия подразумевает:
- избегание воздействия факторов, способных вызвать сухость слизистых: длительного нахождения возле кондиционера, сигаретного дыма, сильного сухого ветра, продолжительной работы за компьютером и пр.;
- ограничение употребления средств, провоцирующих местную сухость слизистых оболочек (чая, кофе, никотина);
- частое употребление жидкости;
- тщательное слежение за гигиеной ротовой полости (применение зубной пасты с фторидами, регулярный осмотр у стоматолога);
- использование контактных линз, подобранных врачом;
- употребление жевательной резинки или мятных леденцов для стимуляции слюноотделения.
Лечение железистых симптомов заключается в:
- Применении увлажняющих глазных капель. Обычно их применяют 3 – 4 раза в день, но при необходимости пациент может использовать каждый час. При сильной сухости врач может прописать препараты «искусственной слезы» повышенной вязкости, но они могут вызывать помутнение зрения, поэтому закапывать их следует на ночь.
- Использовании антибактериальных глазных капель.
- Назначении препаратов искусственной слюны на основе муцина карбоксиметилцеллюлозы: Oral balance гель, Biotene ополаскиватель, Salivart, Xialine и др.
- Проведении местного и системного курса противогрибковой терапии. Она необходима по той причине, что синдром Шегрена часто осложняется кандидозной инфекцией.
- Использовании офтальмологической эмульсии Циклоспорина А при сухом кератоконъюнктивите.
- Локальном применении НПВС для устранения глазного дискомфорта. Но использовать такие лекарства следует осторожно и недолго, поскольку они могут спровоцировать повреждение роговицы.
- Назначении ГКС при рецидиве сухого кератоконъюнктивита. Курс такого лечения должен длиться не больше 14 дней.
- Стимуляции секреции слюны и слез. Для этого применяются пилокарпин (Салаген) или цевимелин (Эвоксак).
- Применении бромгексина или АЦЦ для облегчения сухости верхних дыхательных путей при развитии синуситов, ринитов, ларингитов и/или бронхитов.
- Назначении местных лубрикантов для устранения дискомфорта во время полового акта. Женщинам в период постменопаузы прописывают местные и системные препараты на основе эстрогенов.
При лечении внежелезистых проявлений синдрома:
- Назначаются низкие дозы ГКС или НПВП при незначительных системных симптомах.
- Прописываются малые дозировки ГКС в комбинации с лейкераном. Их применение целесообразно при значительном увеличении слюнных желез (только при исключении лимфомы), отсутствии тяжелых системных расстройств, наличии умеренных или серьезных отклонений от нормы в лабораторных показателях. Такие медикаменты используются на протяжении нескольких лет.
- Проводится терапия циклофосфаном при васкулите.
- Прописываются высокие дозы ГКС и цитостатиков в сочетании с интенсивной терапией при тяжелых системных проявлениях синдрома.
Интенсивное лечение проводится при тяжелых системных нарушениях и риске серьезных, угрожающих жизни, осложнений с целью устранения повышенной иммунновоспалительной активности, а также для изменения характера протекания патологии и улучшения общего состояния больного. Для контроля системных внежелезистых проявлений и уменьшения функциональной железистой недостаточности успешно применяются генно-инженерные биопрепараты.
Профилактика
На сегодняшний день какой-либо специфической профилактики болезни или синдрома Шегрена не существует. Но можно предотвратить его рецидивы, а также снизить интенсивность симптомов за счет:
- приема медикаментов, назначенных врачом;
- предотвращения присоединения вторичных инфекций;
- ограничения воздействия на организм факторов, провоцирующих обострение симптоматики;
- избегания стрессов;
- ежедневного увлажнения воздуха в помещении;
- избегания действия облучения на организм.
Прогноз
Синдром Шегрена имеет благоприятные для жизни прогнозы. Своевременно начатая терапия способствует замедлению прогрессирования патологии и восстановлению трудоспособности пациента. При позднем лечении возникает и растет риск развития опасных осложнений, которые впоследствии могут привести к инвалидности или летальному исходу больного с данным синдромом.
Частые вопросы
Какие симптомы сопровождают синдром Шегрена?
Симптомы синдрома Шегрена могут включать в себя сухость глаз и рта, усталость, боли в суставах, а также возможные проблемы с почками, печенью и легкими.
Какой диагноз ставится при подозрении на синдром Шегрена?
Для диагностики синдрома Шегрена проводятся различные тесты, включая тесты на сухость глаз и рта, анализы крови, биопсия слюнной железы и другие исследования.
Каковы методы лечения синдрома Шегрена?
Лечение синдрома Шегрена направлено на облегчение симптомов, таких как сухость глаз и рта, а также на управление сопутствующими заболеваниями. Врач может назначить применение искусственных слез, препараты для увлажнения рта, а также лекарства для уменьшения воспаления.
Полезные советы
СОВЕТ №1
Обратитесь к врачу для получения точного диагноза. Синдром Шегрена имеет различные симптомы, которые могут быть схожи с другими заболеваниями, поэтому важно получить профессиональную консультацию.
СОВЕТ №2
Поддерживайте увлажнение слизистых оболочек. Используйте искусственные слезы, увлажняющие капли для глаз и средства для ухода за сухой полостью рта, чтобы облегчить дискомфорт.
СОВЕТ №3
Изучите возможности лечения. Обсудите с врачом методы лечения, такие как применение препаратов, физиотерапия и изменение образа жизни, которые могут помочь в управлении симптомами синдрома Шегрена.